La realización de Hipoxia Intermitente en Reposo, que como hemos comentado en otros apartados consiste en alternar la respiración de aire hipóxico con la respiración de aire normóxico, se caracteriza por la disminución de la concentración de oxígeno del aire inspirado durante las fases hipóxicas, lo que trae como consecuencia la disminución del paso de O2 del alvéolo pulmonar a la Hemoglobina, dando lugar a una disminución del transporte de O2 a través de la sangre, disminución que se ve reflejada en la reducción de la Saturación Arterial de O2 y que se trasladará igualmente a los tejidos y células, disminuyendo con ello todos los procesos de formación de energía por vía aeróbica y estimulando los diferentes mecanismos de respuesta y adaptación a la hipoxia que tiene el organismo.
La disminución del transporte de O2 y del contenido de O2 a nivel celular, provoca la reacción del organismo que trata de compensar esta falta de O2 provocada por la respiración de aire hipóxico, dando lugar a respuestas rápidas adaptativas que tienen como objetivo el aumento del transporte de oxígeno a los tejidos, así como poner las bases de una mejora de la distribución y eficiencia en la utilización del oxígeno, mejora que va consolidándose a lo largo del tiempo y no de forma aguda. Los mecanismos de compensación agudos frente a la hipoxia, podríamos dividirlos en 3 grandes grupos:
- El aumento de la Ventilación
- El aumento del Gasto Cardíaco
- El aumento del Factor Inducible por la Hipoxia
El aumento de la Ventilación
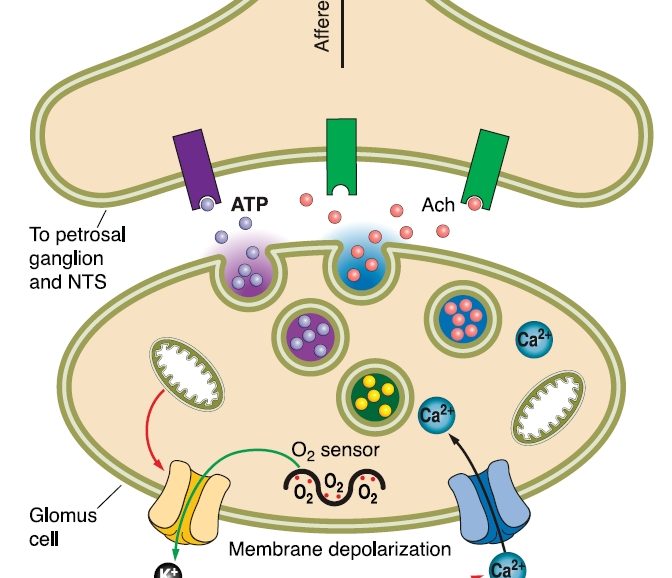
La disminución del transporte de O2 a través de la sangre va a estimular receptores sensoriales específicos situados en el seno carotídeo que detectan cambios en el nivel de oxígeno en la sangre arterial y la información sensorial se transmite a las neuronas del tronco encefálico que regulan la respiración, dando lugar a una hiperventilación con el fin de favorecer el aumento del O2 a nivel alveolar que permita una mayor transferencia a la hemoglobina, facilitando el aporte de oxígeno a la sangre y con ello a los tejidos. Por tanto, uno de los mecanismos de adaptación a la hipoxia con puesta en marcha de forma inmediata es la hiperventilación, el aumento del volumen respiratorio que movilizamos en un minuto, lo que se consigue por un aumento de la frecuencia respiratoria (número de respiraciones/minuto) así como por un ligero aumento del volumen corriente (el volumen de aire que movilizamos en una respiración habitual).
El aumento del Gasto Cardíaco
Con el fin de aumentar el transporte de O2 a través de la sangre y conseguir aumentar el aporte de O2 a los tejidos, hay una estimulación simpática que aumenta el gasto cardíaco (cantidad de sangre que moviliza el corazón en 1 minuto) principalmente debido al aumento de la frecuencia cardíaca. Se acelera la circulación de la sangre y con ello disminuye el tiempo de ‘entrega’ del oxígeno a las células.
El aumento del Factor Inducible por la Hipoxia
La disminución del O2 a nivel celular disminuye la destrucción de la subunidad α del Factor Inducible por la Hipoxia (HIF-α), dando lugar a un incremento del Factor Inducible por la Hipoxia (HIF). Este aumento de HIF va a dar lugar a la transcripción de múltiples genes cuya función en conjunto va orientada a la estimulación del transporte de O2 y de la formación de energía que haga frente y se sobreponga al estrés originado por la situación de hipoxia.
Regulación del Factor Inducible por la Hipoxia (HIF)
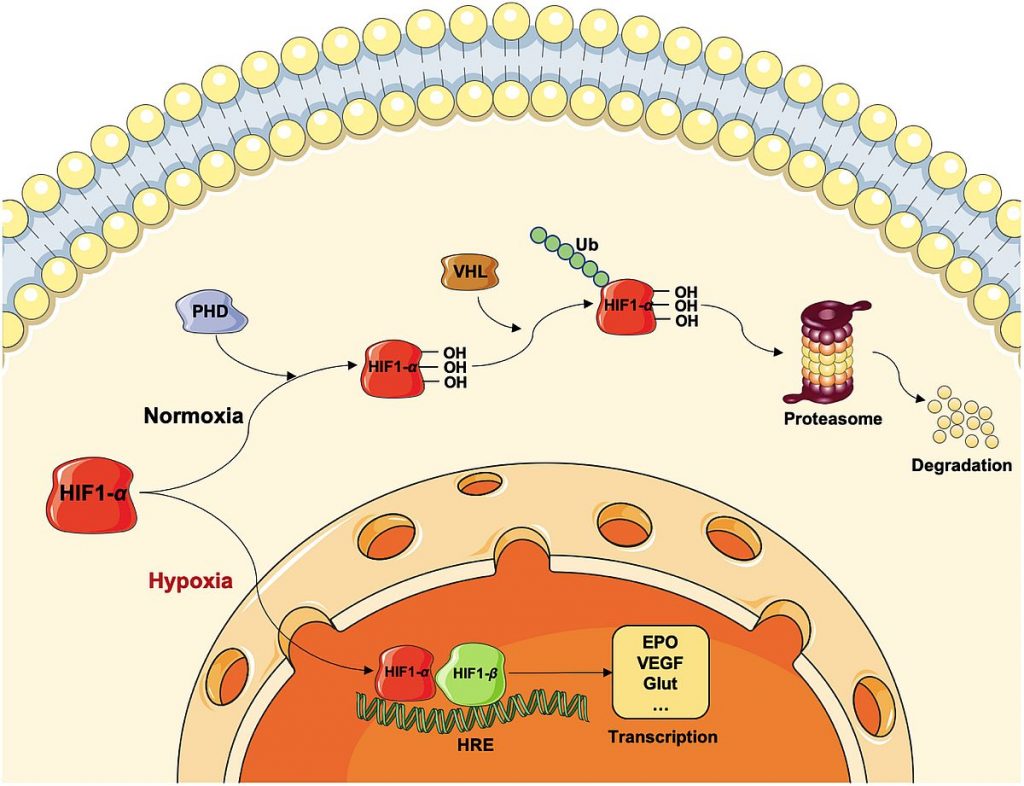
Imagen de los Mecanismos moleculares de respuesta del HIF-a a la hipoxia del estudio de Liu y col, titulado «Neuroprotective effects and mechanisms of ischemic/hypoxic preconditioning on neurological diseases«, publicado en la revista CNS Neuroscience & Therapeutics en 2021.
Bajo condiciones normóxicas, la subunidad HIF-1a es hidroxilada en el citoplasma de la célula por la PHD, y termina degradándose.
En condiciones de hipoxia, HIF-1a se acumula en el citoplasma, entra en el núcleo y se combina con HIF-1b para formar un complejo que se une al HRE, dando lugar a la transcripción de múltiples genes, como EPO, VEGF y Glut.
EPO: Eritropoyetina; HIF: Factor Inducible por la Hipoxia; HRE: Elemento de respuesta a la Hipoxia; PHD: Prolina hidroxilasa; VEGF: Factor de crecimiento del endotelio vascular
También te pueden interesar estas entradas de esta sección: